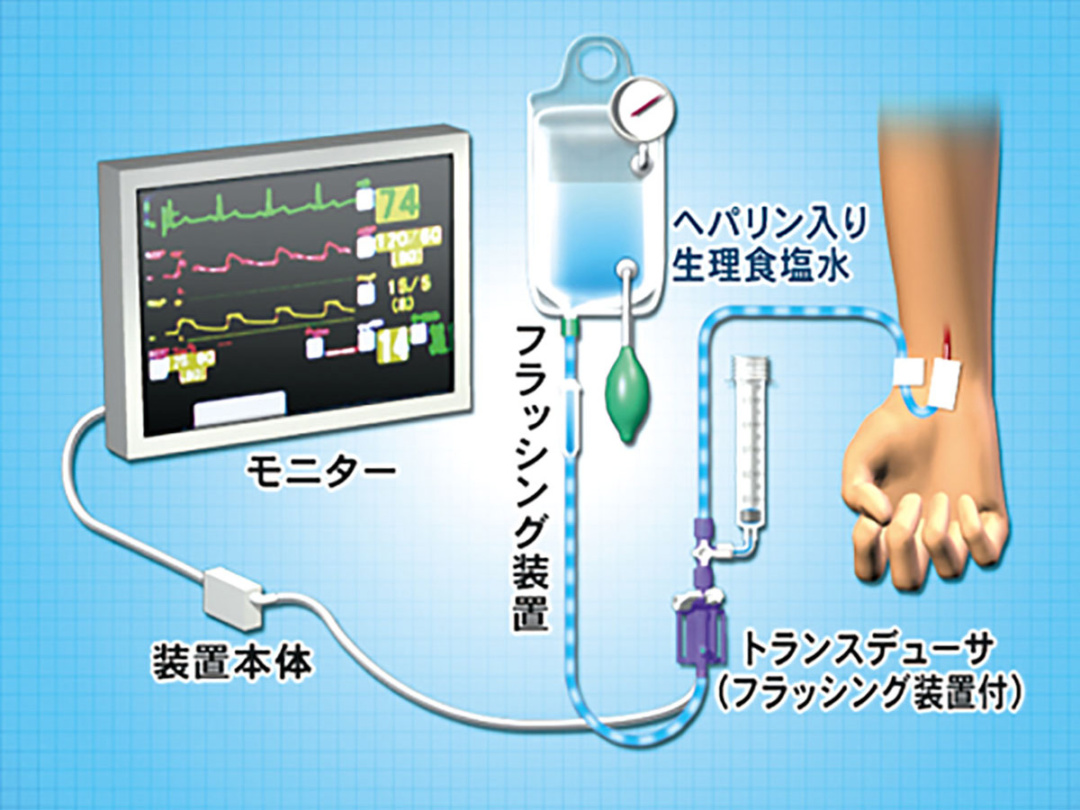
Aラインの使用・管理
Aラインとは??
こんにちは!はなです🌻
今日は「動脈圧ライン」すなわちAラインについて書いてゆきます。
Aラインとは、その名のとおり「動脈に入っているライン」です。多くは手首の橈骨動脈から、点滴ルートが出ているような見た目です。まれに、足背動脈などにも確保されます。
Aラインの用途
Aラインは、「観血的」血圧測定が可能になるデバイスです。ふだん、上腕などにマンシェットを巻いて計測するのは「非観血的」血圧測定。
つまり、Aラインをモニターに接続しておくと常時血圧のモニタリングができるようになる、ということです。
ただし、動脈は静脈と違い、血圧が高いため、そのままにしておくと逆血してしまいます。このため、ヘパリンを混注した生理食塩水を圧迫したものに接続します。これを加圧バッグといい、逆血を防ぐために、十分加圧しておくことが重要です。
さらに、Aラインのキットにはシリンジがついており、それを引くことで動脈血の採血を行うことができます。ルートの途中にいくつかある三方活栓から採血を行い、終了後はシリンジを押して血液を患者の体内に戻します。ヘパリンが入った生食が混ざるため、血液の凝固を防いでいますから、戻しても大丈夫なのです。患者はいちいち穿刺されないし、いつでも血液ガスデータが取れるので、とても有用なデバイスといえます。
↑ 動脈圧モニタリング、スワンガンツカテーテル | 日本スリービー・サイエンティフィック
集中治療室では多くの患者が使用しているものです。
Aラインの確保・繋げ方
動脈穿刺および抜去は、必ず医師が行います。
看護師は①物品の準備 ②加圧バッグの作成 ③穿刺が行いやすいようにベッド周辺を整える ④穿刺後、ドレッシング材で固定し、加圧バッグに接続する など、補助的なことを行うのみです。
抜去する際には、ステプティと呼ばれる、強く圧迫止血できるテープで約2時間固定する必要があります。抜去時は忘れずに用意しましょう!また、2時間を超えて貼付してしまうと、皮下出血や悪い時神経障害をきたす恐れもあるので、剥がし忘れも注意です!!!
Aライン穿刺後の注意
静脈ラインと比較し、刺入部周囲の皮下出血などは発生しやすいです。入れ替えなどに手間がかかるため、観察を怠らないようにしましょう。
橈骨動脈から穿刺した場合は、手首を屈曲すると針先が曲がり、入れ替えが必要になってしまいます。基本的には手首に当てるシーネを巻き、刺入部を保護しておきます。
意識レベルが悪く、デバイス類に配慮することが難しい患者がいます。こういう方がAラインを引き抜いてしまうと、動脈に穴が空くのですから、大量に出血します。抗凝固剤を使用している、血圧が低い、など、患者の状態によっては緊急の対応が必要になることも想定されます。Aライン誤抜去の危険性が想定される場合には、丈夫に固定するほか、ルートを隠したり、抑制をしたりするなど、安全確保を行うことが必要です。
Aライン ゼロ校正
血圧モニタリングを開始するためには、ゼロ校正という段取りが必要です。
①患者の胸壁の厚さの中点と第四肋間との交点(=右房)の高さに、トランデューサを合わせる
※トランデューサ:シリンジがついている部分の下にある、2番めの三方活栓
②モニターキットのモニター側と大気を開放する方向で、三方活栓を上向きに回して、横のキャップを外す。
③モニター上で「0校正」というボタンを押す。
④モニターで完了音が鳴ったら、キャップと三方活栓を戻す
(文字だと分かりにくいかもしれませんが、一度やった方の家での復習に見ていただければと、、、)
とりあえず、Aラインは
常に血圧モニタリングもでき、採血もスムーズに行える優れものだが、誤抜去予防など管理には注意!!
わたしの施設でのことを基準に書いたので、異なる部分があるかもしれませんが、施設の先輩に確認の上、手技を獲得してください~!
ごあいさつ・ICU志望の方へ
はじめまして!
救急科の集中治療室で勤務している、看護師のはな🌻と申します。
文章を書くのが好きで、仕事以外に何かやってみたいという気持ちがあり、ブログを書いてみることにしました。
私が仕事をするなかで学んだことを、自分の勉強がてら、色んな方に共有できたらいいなと思っております~!
志望した理由
今回は、自分が救急を志望した理由や、今働いてみて思うことを、就活看護学生に向けて書いてみようかなと思います。
私の志望動機は、国際協力団体に参加することに興味があったからです。
自己を犠牲にしても、世界で苦しむ人々のために尽力する姿、かっこよくないですか。。。
自分は途上国へ派遣される医療者になりたくて、そのうちのある団体の参加要件を見ました。そこには、外科 、ICU、救急、小児科(特にNICU、新生児ケア)、産科での豊富な経験が歓迎されるとありました。実習を通しても特定の科に興味を抱けなかった私は、この中から選ぶことにしたのです。
実際働いてみて
そうして今、ICUで勤務しています。私のいる場所は看護師と患者が1:2。つまり、基本的に看護師1人で患者2人のみ受け持ちます。
一般病棟と比べると圧倒的に患者が少ないので、「楽な現場なのでは…?」と思う方もいるかもしれません。しかし、まあそんな事はないと思います。笑
きつい!
なにがしんどいのか、というと、
- 患者の重症度が高く、精度の高い観察眼が求められる
- 病棟で処置などがよく行われる
- 基本的にADLは非自立で、看護度が高い
- 救急科だと診療科を問わず様々な患者が来る
- 夜勤回数が多い(自分は月6回前後)
などなど…
とにかく、患者は少ないけど、やることは多い。日勤だと時間が一瞬で経過します。時間管理能力も必要とされますね。誰もが最初の難関と感じるのは、時間の使い方です。
責任も重い。急変も起こる。知識も膨大に必要です。新人時代は、勉強勉強の日々になります。
毎年、1年目のうちに数人は、様々な理由でドロップアウトしてしまっているみたいです。
良いことは?
それでも、志望する人が多いのです。
私が配属されてよかったと思うことは、
- 人数が多く、男性も多いため、人間関係がこじれていない
- 様々な医療機器の扱いを学べる
- 先輩の知識量がすごく、教育体系もしっかりしていて、十分に学べる
- 幅広い疾患の知識がつく
- まあまあ給料がいい
こんな感じでしょうか。特に1つめの人間関係に関しては、本当に安心したところです。合う合わないはありますが、そもそも看護師の人数が多いので、苦手な人と勤務が被る回数も限られてくるのはありがたい。笑
以上、参考にしていただければ幸いです!
継続がんばるぞい!!